16型と18型の感染が減っても、ハイリスクHPV全体は減少しなかった
厚生労働省がこのほど改訂したHPVワクチンについての新しいリーフレットでは、「ワクチンの効果」という項目に「HPVの中には子宮けいがんをおこしやすい種類のものがあります。HPVワクチンは、このうち一部の感染を防ぐことができます。そのことにより、子宮けいがんの原因の50~70%を防ぎます。」という表現があります。そして、その根拠としては「※ワクチンで防げる種類のHPVが、子宮けいがんの原因の50~70%を占めます。」と書かれています。
HPVには、150種類以上の型が知られていますが、子宮頸がんにつながる可能性があるハイリスク HPV(発がん型)は、15 種類ほど(16型・18型・31型・33型・35型・39型・45型・51型・52型・56型・58型・9 型・68 型など)と言われています。
定期接種ワクチンとされているサーバリックスとガーダシルは、このうちの16 型と 18 型を標的として感染を予防するとの設定で製造されたワクチンです。これらは、16型と18型は日本の子宮頸がんの50~70%を占めていると想定した上で、この感染を減らせば、同じくらいの割合で子宮頸がんも減るはずだという「期待」の下に、製造販売が承認され、定期接種に組み入れられています。上記のリーフレットの表現もこうした「期待」をそのまま書いているものと言えます。
ところが、新潟大学・榎本隆之教授を責任者とする研究グループ(以下、新潟大学グループ)による研究結果では、HPV ワクチンを接種した世代で、16 型・18 型の感染率は減少したものの、ハイリスク HPV 全体の感染率は減少していないことが明らかになりました。
16 型と 18 型が減っても、ハイリスク型全体が減らないのであれば、子宮頸がんが本当に減少するのかどうか分かりません。
詳しくみていきましょう。
新潟大学グループによる研究結果
新潟大学グループは、公費によって「HPVワクチンの有効性の評価のための大規模疫学研究」を行っています(リンク先はAMED研究開発データベース。課題管理番号19ck0106369h0003で検索すると当該研究の研究概要や年度毎の研究費の額を確認できます)。
この新潟大学グループが2020年7月29日に発表した論文 では、2014年度から2017年度にかけて、新潟県内で子宮頸がん検診を受けた20歳から21歳の女性2379人のHPV感染率を型別に調べた結果が報告されています。
図1に示したグラフが、その結果です(論文中のFig2に日本語訳を追記)。

HPVワクチンは2010年頃から中学生~高校生の世代に対する公費助成が始まり、2013年4月に定期接種化されました。2014年の接種率が30.7%と低いのは、公費助成が開始された時点ですでに接種対象年齢を過ぎていた人が含まれる世代であるためと考えられます。
このように、HPVワクチンの接種率が30.7%と低かった2014年の受診者では、16型・18型の感染率は1.3%であったと報告されています。その後、接種率が86.8%~93.7%に上昇した2015年度~2017年度の検診受診者では、16型・18型の感染率がそれぞれ0.4%、0.4%、0%であったと報告されています。
新潟大学グループは、これを、HPVワクチンによる感染予防効果の表れであると積極的に評価しています。
しかし、16型・18型の感染率が減少したから、子宮頸がん患者も減少するだろうと、単純に考えることはできません。
接種率が向上しても、ハイリスクHPV全体の感染率に変化なし
注意しなければならないのは、16型・18型に限らないハイリスクHPV全体の感染率です。
図2をごらんください。これは、ハイリスクHPV全体の感染率と年度別の接種率との関係を報告したグラフです(論文中のFig1に日本語訳を追記)。

HPVワクチンの接種率が30.7%であった2014年度は、ハイリスクHPV全体の感染率が10.0%でした。2015年以降は、HPVワクチン接種率が80%台後半から90%台前半に急上昇していますが、ハイリスクHPV全体の感染率はほとんど変動がなく、むしろ若干高くなっているのです。
要するに、16型・18型は減ったが、ハイリスクHPV全体の感染率自体は減少していないのです。
ハイリスクHPV全体の感染率が減少していないことに注目すべき
この論文で報告されたデータをどう見るべきでしょうか。
厚生労働省は、HPVワクチンによって子宮頸がんの原因の50%~70%を予防できると説明してきました。これは、日本では子宮頸がん患者から検出されるハイリスクHPVの50%~70%が16型または18型であると報告されていることを根拠としています。
しかし、子宮頸がんの原因であるハイリスクHPV全体が減少しないのであれば、子宮頸がんの原因の50%~70%を予防できるとは言えません。また、たとえ16型・18型が減少したとしても、それがそのまま子宮頸がん罹患の減少につながるのかどうかも分かりません。
このように16型・18型が減ってもハイリスクHPVが減らない理由としては、ある型のウイルスが減少するとそれが他の型に置き換わるという、タイプリプレイスメントという現象の可能性が考えられます。実は日本での承認以前から、HPVワクチンでタイプリプレイスメントがおきることへの危惧は複数の論文で指摘されていました(例)。
実際に新潟大学グループの今回の論文では、次の表のように、2014年とそれ以後とで各型ごとの感染率の変化についてもまとめられており、次の図3のように、HPV58 の感染率が0.3%から2.1%へと明らかに増加したことも報告されているのです(論文のTable3に下線と矢印を追記)。
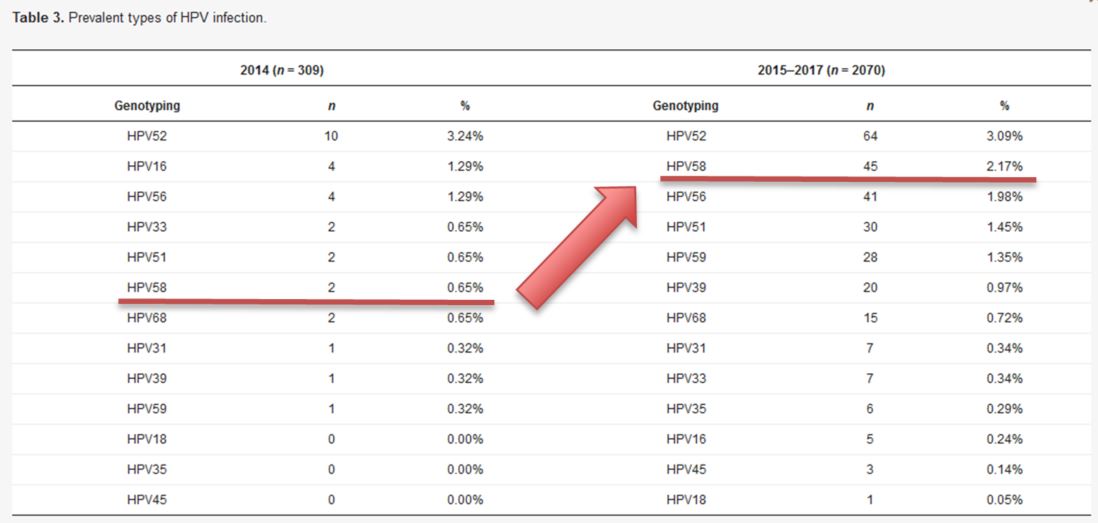
タイプリプレイスメントに限らず、子宮頸がん罹患が成立するまでの過程にどのような要素が影響するのかについては、まだ十分に解明されているとはいえません。したがって、HPVワクチンの接種によって子宮頸がんが減るのかどうか、減ったとしてどのくらいなのかということについては、さらに年月をかけてHPVワクチンを接種した世代の人たちを追跡しなければ分からないというのが実情です。
この新潟大学グループの論文を評価する際には、ワクチン接種率の上昇によってもハイリスクHPV全体の感染率には減少が見られなかったことにこそ注目すべきです。